Разделы сайта
- Заболевания предстательной железы
- Острый бактериал. простатит
- Хрон. бактериал. простатит
- Хрон. небактериал. простатит
- Синдром хрон. тазовой боли
- Аденома предстат. железы
- Рак предстат. железы
- Причины
- Симптомы
- Боли в промежности и паховой области
- Боли, затруднения при мочеиспускании
- Выделения из мочеиспускат. канала
- Сексуальные расстройства
- Признаки интоксикации
- Диагностика
- Прием уролога
- Пальцевое ректальное исследование
- Анализы
- Исслед. секрета простаты, мочи, эякулята
- УЗИ, ТРУЗИ
- КТ, МРТ
- Лечение
- Лекарства
- Хирургическое лечение
- Физиотерапия
- Неоперативные методы лечения
- Приборы для лечения
- Народные методы лечения
- Массаж
- Питание
- Профилактика
- Вопросы и ответы
-
Поиск:
Новости
Туберкулез предстательной железы – опасное заболевание?
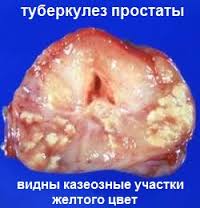 Туберкулез мочеполовой системы бывает у 10 – 14% заболевших внелегочным туберкулезом. Туберкулезный простатит встречается реже, по сравнению с почками, придатками яичек, семенными пузырьками. Заболевание необходимо лечить, ведь в противном случае объем спермы может уменьшаться, ее качество – ухудшаться, после чего происходит развитие бесплодия.
Туберкулез мочеполовой системы бывает у 10 – 14% заболевших внелегочным туберкулезом. Туберкулезный простатит встречается реже, по сравнению с почками, придатками яичек, семенными пузырьками. Заболевание необходимо лечить, ведь в противном случае объем спермы может уменьшаться, ее качество – ухудшаться, после чего происходит развитие бесплодия.
Почему может развиваться туберкулез простаты?
Предстательная железа может вовлекаться в патологический процесс по разным путям.
- Из органов мочевой системы может передаваться нисходящая инфекция.
- Воспалительный процесс может распространиться из уретры, которая стала туберкулезным очагом.
- Микробактерии могут распространяться гематогенным способом (с током крови) из первичного очага, расположенного в легких или костной системе.
К настоящему времени исследователи доказали то, что в большинстве случаев микобактерии могут распространяться гематогенным образом, что и приводит к заболеванию. Туберкулез предстательной железы может развиваться из-за прямого распространения инфекции, а изредка – из-за нисходящего распространения микобактерий.
К развитию туберкулеза, который может охватывать предстательную железу, предрасполагают различные факторы:
- продолжительный прием глюкокортикостероидов;
- иммуносупрессивная терапия;
- заболевания, способствующие снижению клеточного иммунитета;
- врожденные или приобретенные иммунодефицитные состояния, в том числе ВИЧ.
Клиническая картина туберкулеза простаты
В тех случаях, когда гранулемы находятся на периферии предстательной железы, заболевание может продолжительное время протекать без каких-либо симптомов. В большинстве случаев о начале развития заболевания можно заподозрить, когда патология распространяется на яички, уретру, мочевой пузырь. При быстром развитии патологии могут появляться полости, именуемые кавернами, в предстательной железе, а также промежностные свищи. На раннем этапе развития заболевания симптомы не выражены, причем пальцевое исследование оказывается малоэффективным, так как отклонения не проявляются.
К развитию туберкулезы простаты приводит палочка Коха, являющаяся кислотоустойчивой бактерией. Она попадает в человеческий организм ингаляционным способом. Сниженный иммунитет приводит к развитию туберкулеза, а хороший – позволяет перейти возбудителю в латентное состояние.
Увеличение размеров туберкулезных очагов приводят к тому, что мужчины жалуются на болевой синдром в промежности, встречаемый у 40% пациентов. Во время ректального исследования медик уже может найти болезненные места в простате, свидетельствующие о том, что формируется абсцесс. В некоторых случаях может произойти разрыв простатической части мочеиспускательного канала, после чего в мочевом пузыре начинает развиваться инфекция, а ее дальнейшее распространение по организму приводит к появлению свищей, открывающихся в прямую кишку и брюшную полость, а также на промежность. Заболевание впоследствии приводит к уменьшению объема выделяемой спермы, ухудшению качества, а при отсутствии адекватного лечения – к бесплодию.
На поздней стадии заболевания происходит сморщивание и уменьшение размеров предстательной железы. Во время пальпации можно отметить, что простата стала твердой. Больной мужчина жалуется на задержку мочи. Нарушения мочеиспускания проявляются в 50% случаев. Если же воспаляются шейка мочевого пузыря и уретра, частота позывов в туалет увеличивается, во время мочеиспускания бывают болевые ощущения, а в моче можно отметить появление крови. При сдаче мочи на анализ могут выявляться клетки гноя, эпителиальные клетки, цилиндры и другие вещества, свидетельствующие о патологии. В некоторых ситуациях в моче появляется гной, который позволяет понять о том, что произошло вскрытие абсцесса предстательной железы в уретру.
Больные также отмечают общие симптомы, а именно ухудшение или потерю аппетита, стремительное похудение, а иногда и риск истощения, сильную слабость, быструю утомляемость, анемию, ночную потливость.
Как проводится диагностика туберкулеза простаты?
Важную роль в диагностических мероприятиях туберкулеза простаты играют анамнез (история заболевания) и физикальное обследование, ректальное исследование. Только, если был поставлен диагноз правильно своевременно, туберкулезный простатит можно успешно вылечить.
Рутинные тесты включают в себя общий анализ мочи, а также туберкулиновую пробу.
Культуральный метод, предполагающий использование утренней мочи, прошедшей тройной сбор, позволяет определить кислотоустойчивые бактерии. Данный способ позволяет определиться с диагнозом, поэтому используется практически всегда. В обязательном порядке выполняется посев осадка мочи на культуральные среды, после чего проводится контроль роста микобактерий. При использовании твердых сред также можно получить достоверные результаты, но для этого потребуется подождать от четырех до шести недель. В настоящее время принято использовать системы BACTER-460, являющиеся автоматизированными системами культивирования бактерий на специальных средах, являющихся жидкими и питательными, с последующей радиометрической детекцией роста. При использовании таких систем для диагностики результат становится известным через 2 – 3 суток.
Анализ спермы играет поистине важную роль в комплексе диагностических мероприятий туберкулеза простаты. Важно отметить, что ученые проводили исследования, которые позволили получить следующие результаты:
- у 89% пациентов отмечается уменьшение объема спермы;
- у 77% — лейкоцитов;
- у 53% — сперматозоидов.
Посев спермы, осуществляемый на культуральные среды, позволяет определить или отрицать наличие кислотоустойчивых бактерий.
Полимеразная цепная реакция часто используется в диагностике, так как обладает высоким уровнем чувствительности и позволяет достоверно определить состояние здоровья. При полимеразной цепной реакции можно определить причину заболевания для того, чтобы начать лечение, причем методика позволяет установить точный диагноз через 6 часов.
Люминесцентная, а также флюоресцентная микроскопия мазков успешно используются в диагностических мероприятиях.
Проведение рентгенографии органов грудной клетки у половины мужчин отмечается появление очагов туберкулеза, которые свидетельствуют об активном воспалительном процессе либо о том, что прежде был перенесен туберкулез легких.
Важная роль отводится микционной цистографии, а также внутривенной пиелографии. Метод показывает максимальную эффективность, если воспалительный процесс распространился на мочевой пузырь, мочеточники, уретру и почки. Метод рентгеноконтрастного исследования мочевого пузыря, мочеиспускательного канала основан на том, что мочевой пузырь необходимо заполнить специальным раствором, способным поглощать излучение. В результате обследования можно получить рентгенограммы, позволяющие установить диагноз.
Трансректальное ультразвуковое исследование представляет собой неинвазивную диагностику, отличающуюся максимальной эффективностью. При проведении процедуры следует обнаруживать туберкулезные очаги, расположенные в предстательной железе, а именно периферических долях. Медики принимают во внимание то, что диффузные очаги способны приводить к симуляции аденокарциномы предстательной железы. Для установки точного диагноза потребуется провести биопсию предстательной железы, а для визуализации абсцесса – УЗИ. На поздних стадиях заболеваниях УЗИ также позволяет обнаружить фиброзные изменения, кальцификаты простаты.
Компьютерная томография и магнитно-резонансная томография обладают такой же эффективностью, что и УЗИ. Несмотря на это, разница все-таки присутствует. Компьютерная томография позволяет визуализировать все границы абсцесса для точной оценки вовлеченности тканей предстательной железы в патологию, а МРТ позволяет понять, где же располагаются свищи, фистулы, впоследствии открывающиеся на промежность либо в прямую кишку, распространенность патологии при вскрывающемся абсцессе.
Если же воспалительный процесс распространяется на другие органы мочеполовой системы, требуется проведение ангиографии, вазографии (рентгенография сосудов после того, как в них вводится контрастное вещество), сцинтиграфия (визуализация, предполагающие применение радиоактивных изотопов), биопсия предстательной железы и яичка.
Как лечится туберкулез простаты?
Чаще всего требуется комплексный подход.
В течении четырех – шести недель проводятся химиотерапия, в течении 4 – 6 месяцев – медикаментозное лечение. В обязательном порядке терапия предполагает использование комбинированной схемы, состоящей из трех – четырех препаратов, но при этом госпитализация не требуется, если пациент готов соблюдать все назначения медика и не отклоняться от установленной схемы. Терапия способна приводить к появлению побочных эффектов, поэтому пациент может становиться менее приверженным к необходимому лечению, что приводит к необходимости усиления контроля за приемом лекарств.
Терапия предполагает прием следующих препаратов: Pyrazinamide, Isoniazid, Rifampin, Ethambutol. Если же патология предполагает вовлеченность почек, дозировки медикаментов необходимо снизить для предотвращения тяжелых побочных эффектов.
Полимеразная цепная реакция является самым лучшим диагностическим методом инфекционных заболеваний, поэтому крайне важно регулярно проходить обследование и знать, как меняется состояние здоровья. Иногда может потребоваться лечение лазером.
Хирургическое вмешательство при туберкулезе простаты
За последние 20 лет медикам пришлось в 0,5% проводить операции людям, заболевшим туберкулезом мочеполовой системы, от всех операций урологического направления.
В некоторых случаях урологи проводят вырезание или усечение предстательной железы, хотя эффективной может быть и медикаментозная терапия. Резекционные мероприятия оправданы только, если проявляется задержка мочеиспусканий или заболевание развивается под влиянием мультирезистентного штамма микобактерий, причем препараты не удовлетворяют эффективностью.
Для удаления предстательной железы принято проводить ТУРП, который расшифровывается как трансуретральная резекция простаты. Средняя продолжительность операции составляет час. Процедура может проводиться под общей либо эпидуральной анестезией и предполагает использование эндоскопического инструмента, который вводится через уретру. Хирург может удалять ткани простаты, которые подверглись сильному воздействию воспалительного процесса. В конце операции следует поставить на 1 – 2 дня уретральный катетер, позволяющий нормализовать отток мочи и промывать мочевой пузырь от сгустков крови.
Пациент, у которого поставлен диагноз «туберкулез предстательной железы» и отмечается осложненный абсцесс, нуждается в операции. В этой ситуации требуется проведение дренирования абсцесса, а гной должен отправляться после процедуры на бактериологическое исследование. Кроме этого, может быть проведена полимеразная цепная реакция материала. Обе методики являются малоинвазивными и не предполагают осложнения.
Помните о том, что взаимодействие с врачом должно быть тесным.
Поделитесь статьей в социальных сетях:
Последние публикации
- Этапы развития наркомании и их особенности
- Газожидкостный пилинг и аппараты для него
- Гнойные выделения из члена
- Полезен ли полиоксидоний при простатите?
- Какие методы лечения простатита существуют в наши дни?
- Лекарство Афала от простатита – достойный медикамент
- Для успешного лечения нужен массажер для лечения простатита
- Что представляет собой лазерная энуклеация аденомы простаты?
- Эффективное лечение простатита финалгоном
- Эмболизация артерий простаты: особенности технологии лечения
 "Здоровая простата" - причины, симптомы, диагностика и лечение заболеваний предстательной железы.
"Здоровая простата" - причины, симптомы, диагностика и лечение заболеваний предстательной железы.
Информация, размещенная на сайте, несет исключительно справочный характер, и автор не несет ответственности за ее неправильное использование.
Copyright (C) Все права защищены 2013-2016.